В структуре общехирургических заболеваний внутренние желчные свищи встречаются не часто, и в 60-90% случаев непосредственной причиной формирования патологического соустья является желчнокаменная болезнь [1,3]. Длительное нахождение конкрементов в желчном пузыре может привести к формированию пролежня его стенки и прилежащей анатомической структуры, с последующим образованием свища [5,6,7]. Наиболее часто, в силу топографических особенностей, такой структурой оказывается двенадцатиперстная кишка (ДПК), именно поэтому первое место по частоте встречаемости среди билиодигестивных свищей занимают холецистодуоденальные соустья [2,4,8].
Симптоматика билиодигестивных свищей обычно скудная, не имеет патогномоничных симпотомов, поэтому поставить диагноз до операции бывает трудно. Клинически внутренние билиодигестивные свищи обычно маскируются другими заболеваниями гепатопанкреатодуоденальной зоны, а симптомы, позволяющие заподозрить наличие патологического соустья (аэрохолия, холедохолитиаз в сочетании со сморщенным желчным пузырем, наличие конкремента в просвете ДПК при ФЭГДС) встречаются не часто [1,2,9]. Патологическое соустье между желчным пузырем и ДПК при рутинном предоперационном обследовании (УЗИ, ФЭГДС) обнаруживается лишь в 19.6% случаев, а применение всего комплекса клинических исследований, включая ЭРХПГ, позволяет позволяет констатировать наличие билидигестивного свища менее чем у трети пациентов [1,8].
Приводим собственное клиническое наблюдение успешной интраоперационной лапароскопической диагностики и лечения холецистодуоденального свища:
Пациентка Ш., 46 лет, поступила в клинику факультетской хирургии 09.02.2015 с диагнозом – желчекаменная болезнь, хронический калькулезный холецистит. Из анамнеза известно, что в 2011 г. имел место приступ болей в правом подреберье, сопровождавшийся тошнотой и рвотой. В связи с этим была госпитализирована, обследована в условиях стационара – диагностирован калькулезный холецистит. В течение последующих 4 лет отмечала приступы с частотой 1-2 раза в год, купировавшиеся приемом спазмолитиических препаратов в амбулаторных условиях. В начале 2015 г. в связи с тенденцией к учащению болевых приступов (до 3-4 раз в месяц) обратилась в клинику факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И. Мечникова.
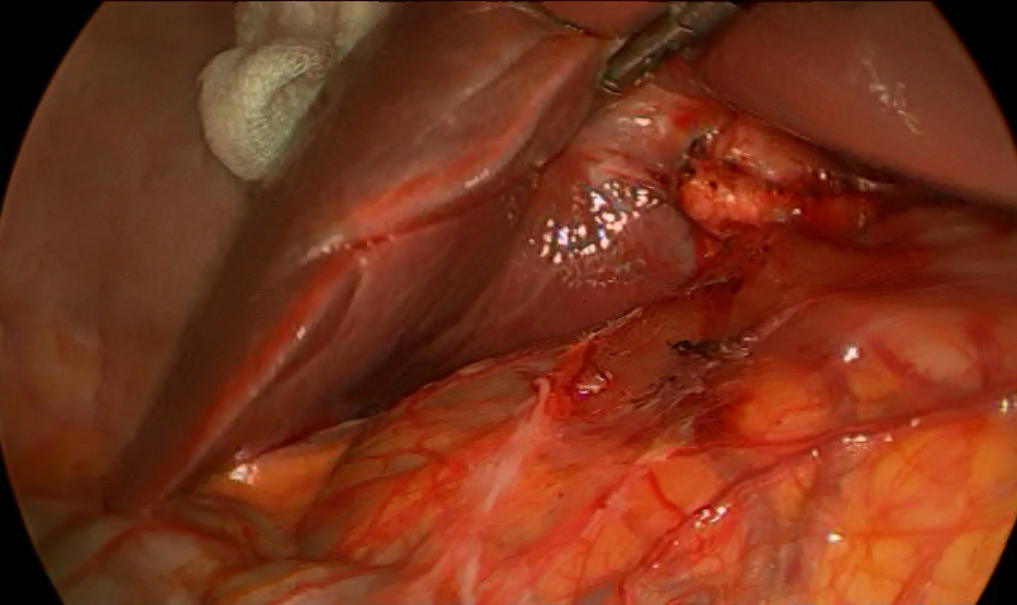
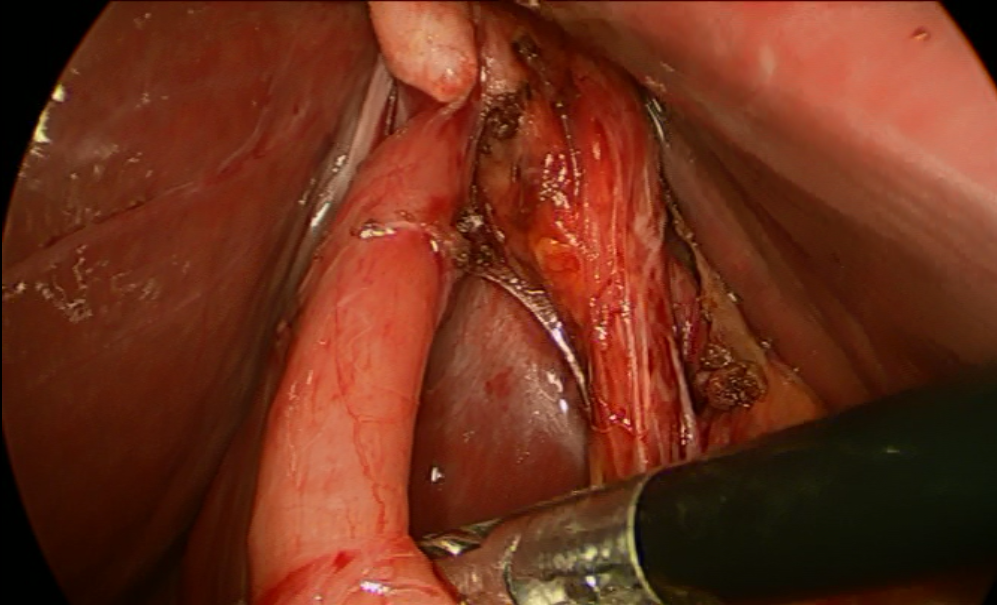
Рис. 1. Вид операционного поля при обзорной лапароскопии.
Рис. 2. После рассечения спаек – выявлен уменьшенный в размерах желчный пузырь, интимно связанный с двенадцатиперстной кишкой.
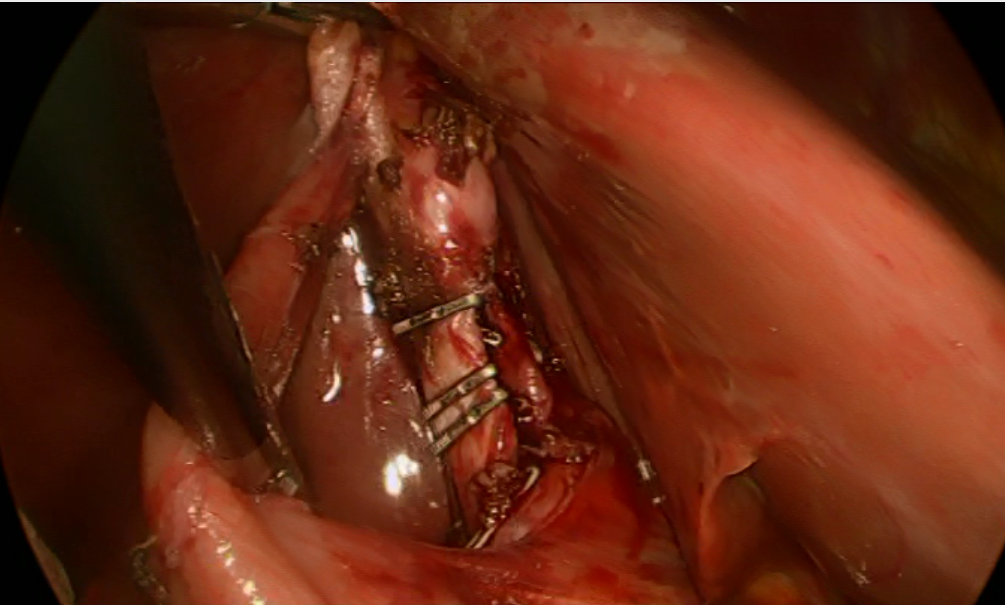
Рис. 3. Клипирован пузырный проток.
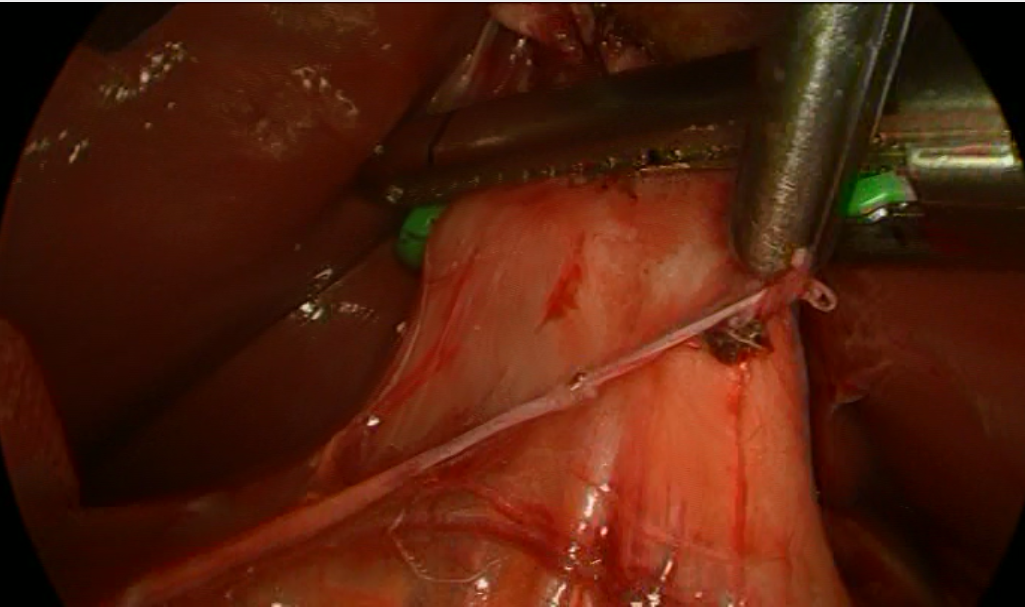
Рис. 4. Продольное прошивание по верхней стенке ДПК.
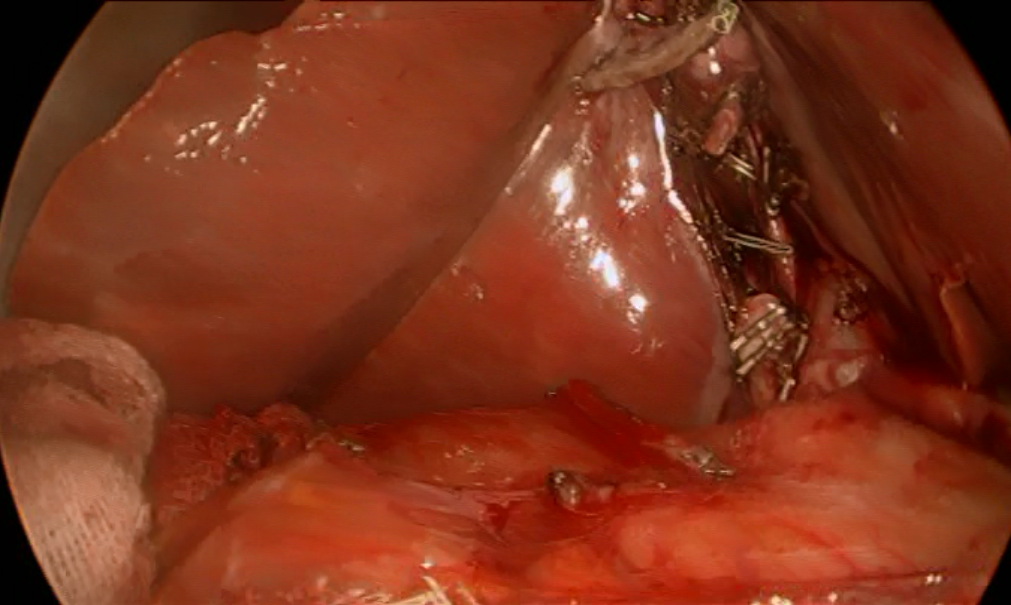
Рис. 5. Общий вид операционного поля после разделения 12-перстной кишки и желчного пузыря.
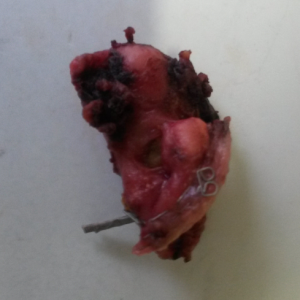
При изучении удаленного препарата между полостью желчного пузыря и резецированным фрагментом ДПК выявлено соустье диаметром около 3 мм (рис. 6).Послеоперационный период протекал гладки на 9-е сутки пациентка выписана на амбулаторное лечение под наблюдение гастроэнтеролога.
При поступлении обследована, наряду с общеклиническими исследованиями выполнено УЗИ ОБП (10.02.2015), по данным которого визуализирован выявлен уменьшенный в размерах желчный пузырь 4.5*3.5*3.0 см., в полости которого лоцируется единичный конкремент до 1.0 см. в диаметре. Желчный проток не расширен, иных патологических изменений в брюшной полости не выявлено. Также выполнена видеогастродуоденоскопия (11.02.2105), при которой выявлен поверхностный гастрит. Учитывая клинико-инструментальные данные, были выставлены показания к оперативному вмешательству (12.02.2015: при обзорной лапароскопии в правом подпеченочном пространстве отмечается выраженный спаечный процесс. После лапароскопического адгезиолизиса в типичном месте выявлен значительно уменьшенный в размерах, рубцово деформированный желчный пузырь, интимно спаянный с ДПК (рис. 1). Тщательные попытки разделить сращения между ДПК и желчным пузырем не имели успеха, что позволило предположить существование холецистодуоденального свища (рис. 2). При дальнейшем разделении сращений в подпеченочном пространстве визуализированы элементы печеночно-двенадцатиперстной связки, выделены пузырный проток и пузырная артерия (последняя построена по рассыпному типу и частично отходит от правой ветви собственной печеночной артерии – раздельно клипированы, пересечены (рис. 3). Учитывая удовлетворительную визуализацию анатомических структур, принято решено о лапароскопическом выполнении холецистэктомии с последующим разобщением свища без конверсии оперативного доступа. При одномоментной контртракции желчного пузыря и ДПК на верхнюю ветвь последней продольно наложен сшивающий аппарат в непосредственной близости от стенки желчного пузыря (рис. 4) и выполнена продольная резекция двенадцатиперстной кишки (рис. 5), после чего желчный пузырь отделен от ложа и извлечен из брюшной полости. Оперативное вмешательство завершено дренированием правого подпеченочного пространства.
Рис.6. Удаленный препарат- желчный пузырь с фрагментом ДПК и свищевым ходом.
Приведенный клинический пример и данные литературы свидетельствуют о низкой эффективности инструментальных методов исследования в дооперационной диагностике билиодигестивных свищей. По этой причине в подавляющем большинстве случаев данная патология диагностируется интраоперационно, когда в процессе лапароскопической холецистэктомии на этапе разделения перипузырных сращений в правом подпеченочном выявляется та или иная форма билиодигестивного соустья. Ранее, подобная интраоперационная находка в большинстве случаев вела к конверсии лапароскопического доступа. На современном же этапе, учитывая расширение возможностей эндовидеохирургических вмешательств, подобные операции могут завершаться лапароскопическим путем при условиях наличия технического оснащения и хорошей визуализации анатомических структур правого подпеченочного пространства.
Список литературы.
- Байчоров, Э.Х. Диагностика и лечение внутренних желчных свищей у больных с желчнокаменной болезнью / Э.Х. Байчоров, В.И. Греясов, Б.Б. Хациев и др. // Анналы хирургической гепатологии. – 2009. – Т. 14. № 4. – С. 43-47.
- Хворостов, Е.Д. Лапароскопическая холецистэктомия при хроническом холецистите, осложненном пузырно-кишечным желчным свищом / Е.Д. Хворостов, Ю.Б. Захарченко, А.С. Шаповалов // Вестник Харьковского национального университета имени В.Н. Каразина. Серия Медицина. – 2005. – № 11. – С. 96-100.
- Чумаков, А.А. Холецисто и холедоходигестивные свищи в неотложной абдоминальной хирургии / А.А. Чумаков, А.Н. Хореев, С.И. Плюта и др. // Анн. хирург. гепатол. – 2006. – Т. 11. № 3. – С. 126.
- Galizia, G. Biliary ileus: a review of the literature and report of a clinical case treated by minilaparotomy /G. Galizia, E. Lieto, L. Pelosio et al. // Ann. Ital. Chir. – 2000. – Vol. 71(4). – P. 483-488; discussion 488-489.
- Mallikarjunappa, B. Choledochoduodenal Fistula: A Rare Case Report with Review of Literature / B. Mallikarjunappa, R. Ashish // Journal of international medical sciences academy. – 2013. – Vol. 26, No. 4. – P. 226.
- Owera, A. Laparoscopic enterolitotomy for gallstone ileus / Surg. Laparosc. Endosc. Percutan. Tech. – 2008. -Vol. 18(15). – P. 450–452.
- Schijf, L.J. Gallstone ileus with a biliodigestive fistula / L.J. Schijf, D. Van der Vlies, A.G. Aalbers et al. // JBR-BTR. – 2013. – Vol. 96 (4). – P. 244-245.
- Stagnitti, F. Biliodigestive fistulae and gallstone ileus: diagnostic and therapeutic considerations. Our experience / F. Stagnitti, A. Tudisco, F. Ceci et al. // G. Chir. – 2014. – Vol. 35 (9-10). – P. 235-238.
- Stagnitti, F. Spontaneous biliodigestive fistulae. The clinical considerations, surgical treatment and complications / F. Stagnitti, M. Mongardini, F. Schillaci et al. // G. Chir. – 2000. – Vol. 21(3). -P. 110-117.