Дивертикулярная болезнь толстой кишки является часто встречающимся заболеванием кишечника. Широкое распространение этого патологического состояния, особенно среди пациентов старших возрастных групп, обусловлено особенностями рациона питания в странах, причисляемых к развитым. В современных условиях клиницист чаще сталкивается с осложненными формами дивертикулярной болезни, в ряде случаев требующих срочного хирургического вмешательства. Впрочем, частота диагностических ошибок на фоне осложненного течения дивертикулярной болезни может достигать значительных величин. Приведен клинический случай, свидетельствующий о существенных трудностях, возникающих при диагностике и хирургическом лечении поздних осложнений дивертикулярной болезни ободочной кишки.
Дивертикулез ободочной кишки является одним из наиболее часто встречающихся заболеваний кишечника [1,2,3] и его можно смело назвать болезнью современного человека. Частота встречаемости данного заболевания выше в тех популяциях, где употребляют пищу с недостаточным содержанием растительных волокон, прежде всего в развитых странах. Причины и механизмы развития дивертикулов индивидуальны для каждого из отделов желудочно-кишечного тракта (ЖКТ) и зависят от многих факторов. Но отмечено, что заболеваемость увеличивается с возрастом и, как правило, выявляется у лиц старше 60−80 лет [4,5,6,7].
При этом, клинические проявления могут варьировать от чувства незначительного дискомфорта до резких болей в животе, а при тяжелых воспалительных осложнениях проявляться профузными кишечными кровотечениями, которые отмечаются у 20–25% пациентов [8,9,10].
В отечественной и зарубежной литературе активно используется термин дивертикулярная болезнь (ДБ) ободочной кишки и, многими авторами трактуется как дивертикулез с клиническими проявлениями [4,11]. Однако, термин “дивертикулярная болезнь” (ДБ) обозначает наличие дивертикулов в одном из отделов желудочно-кишечного тракта (ЖКТ). Довольно часто термин ДБ используется как синоним понятия “дивертикулез” что, по мнению некоторых исследователей, не отражает истинной сути заболевания и предлагается разграничивать эти понятия. Так, N. Malik [12] понимает под ДБ толстой кишки заболевание, включающее три мультифакторных состояния: дивертикулез, дивертикулит, дивертикулярное кровотечение. Следует отметить, что каждое из этих состояний, по мнению автора, имеет свой набор симптомов и методов лечения. Но большинство исследователей продолжают относить дивертикулит и дивертикулярное кровотечение к осложнениям дивертикулеза, тем самым ставя знак равенства между понятиями ДБ и “дивертикулез”. Также следует отметить, что у подавляющего большинства (95%) пациентов наблюдается поражение сигмовидной кишки [13,14,15], а диагностика, как правило, является следствием исключения опухолевой патологии толстой кишки во время эндоскопического исследования.
Осложненное течение ДБ наблюдаются у 10–25% пациентов. Как правило, это острые воспалительные осложнения, такие как острый дивертикулит, острый воспалительный паракишечный инфильтрат и перфорация дивертикула с развитием перитонита [3,9,10,16]. На фоне осложненного течения ДБ диагностические ошибки возникают в 60–90% наблюдений [10]. Основной причиной столь высокой частоты диагностических ошибок, вероятно, является быстрый и хороший эффект консервативной терапии с последующим отказом от обследования. Однако рецидивы воспаления отмечаются у 16–87% пациентов, а развитие в последующем жизнеугрожающих осложнений у 15–23% [4,7,13,14]. Яркой иллюстрацией закономерности развития осложнений и трудностей диагностики у больных с дивертикулярной болезнью является следующее клиническое наблюдение из собственной практики.
Пациентка К., 58 лет, поступила в клинику факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И. Мечникова 26.04.2016 г. в экстренном порядке с признаками кишечного кровотечения с легкой степенью кровопотери, которое было остановлено консервативными мероприятиями. Из анамнеза заболевания удалось установить, что в одном из лечебных учреждений Санкт-Петербурга пациентке выполнялась экстренная лапаротомия с формированием двуствольной трансверзостомы (29.07.2015 г.) в связи с образованием ректосигмоидного отдела толстой кишки, осложненным острой кишечной непроходимостью. Была обследована – неоднократно выполнялась фиброколоноскопия (ФКС) с биопсией образования. По данным гистологического заключения в биопсийном материале данных за атипию не получено, но отмечены признаки выраженного реактивного воспаления. После чего пациентке эмпирически был назначен Салофальк в лечебной дозировке. На фоне проводимой терапии в амбулаторном режиме, через 7 месяцев после оперативного вмешательства пациентка повторно оперирована по экстренным показаниям – выполнено вскрытие и дренирование внутрибрюшного абсцесса (26.02.2016 г.), после чего сформировался толстокишечный свищ.
На момент госпитализации в клинику факультетской хирургии им. И.И. Грекова у пациентки имеется функционирующий толстокишечный свищ, а также пальпируется объемное образование ректосигмоидного отдела толстой кишки неустановленной природы.
Учитывая данные анамнеза и клиническую картину кишечного кровотечения, в условиях клиники больная была обследована. Выполнена ректороманоскопия при которой выявлено циркулярное сужение просвета сигмовидной кишки на расстоянии 25,0 см от анокутанной линии. При фиброколоноскопии через трансверзостому в правой половине толстой кишки патологических образований не выявлено, а осмотр отводящей петли доступен только до середины сигмовидной кишки, дальше эндоскоп не проходит. При исследовании биопсийного материала из области циркулярного сужения просвета сигмовидной кишки: фрагменты слизистой оболочки толстой кишки с очаговой реактивной гиперплазией бокаловидных клеток, густой лимфоцитарной инфильтрацией собственной пластинки с формированием лимфоидных фолликулов. Злокачественный рост в представленном материале не выявлен.
Выполнена СКТ органов брюшной полости и малого таза по результатам которой обнаружено объемное образование, занимающее фактический весь малый таз размерами18,0х10,0х14,0 см. Регионарные лимфоузлы не увеличены, отдаленных депозитов нет.
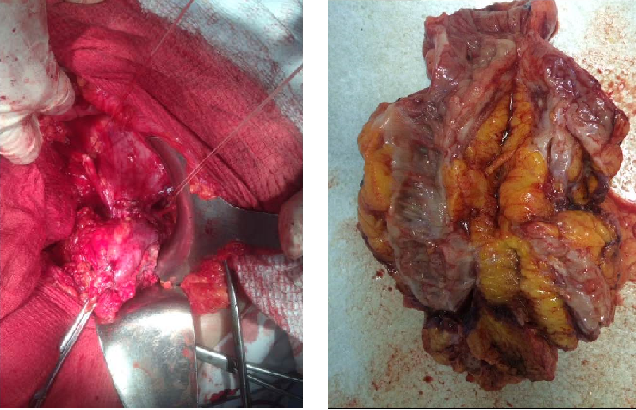
Учитывая анамнез, клиническую картину, а также инструментальные данные высказано предположение о дивертикулярной природе образования толстой кишки и сформулирован предоперационный диагноз: «Дивертикулярная болезнь. Дивертикулез сигмовидной кишки, осложненный дивертикулитом, перфорацией (?) с сформированием абсцесса и рубцово-воспалительной стриктуры сигмовидной кишки (?). Функционирующий толстокишечный свищ. Кишечное кровотечение». Выставлены показания к оперативному лечению. После лапаротомии и рассечения спаек в левой подвздошной области выявлен каменистой плотности конгломерат размерами 20,0х10,0х15,0 см. состоящий из передней брюшной стенки, ректосигмоидного отдела толстой кишки, нескольких петель тонкой кишки, а также дна мочевого пузыря. При отделении конгломерата от передней брюшной стенки вскрылся абсцесс, выделилось ~10,0 мл жидкого гноя (посев − Enteroccoccus faecalis и Escherichia coli). Затем, с выраженными техническими трудностями, преимущественно острым путем, учитывая хрящевую плотность тканей, произведена мобилизация единым блоком участка тонкой кишки, ректосигмоидного отдела толстой кишки вместе с дном мочевого пузыря. Задняя стенка последнего ригидна, с выраженными воспалительными изменениями. Мобилизованный конгломерат резецирован (рис. 1).